Erläuterungen der Operationsverfahren
Was versteht man unter Laparoskopie?
Laparoskopie, auch Bauchspiegelung genannt, ist die Betrachtung des Bauchraums und seiner Organe mit einem starren Endoskop mit einer Lichtquelle, einem Laparoskop, das durch einen circa 1 bis 1,2 cm langen Schnitt meist dicht am Bauchnabel in das Innere des Bauchraums eingeführt wird. Dabei wird der Bauchraum mit CO2-Gas gefüllt, so dass genügend Raum für den operativen Eingriff unter Sicht entsteht. Die dafür erforderlichen Instrumente werden ebenfalls über nur wenige Millimeter große Hautschnitte eingebracht. Da so große Schnitte in der Bauchdecke vermieden werden, sind die postoperativen Schmerzen geringer.
Laparoskopische (minimal-invasive) Operationstechniken waren in der operativen Gynäkologie bereits fest etabliert, bevor sie in den neunziger Jahren des letzten Jahrhunderts von den Chirurgen übernommen und entsprechend den Erfordernissen der Bauchchirurgie weiterentwickelt wurden. Sie eignen sich besonders zur ambulanten Durchführung wegen der oft kürzeren Operationsdauer und der verringerten postoperativen Schmerzen.
Die Versorgung von Hernien
Seit 1993 bildet die operative Behandlung von Bauchwandbrüchen (Hernien) einen Schwerpunkt unserer Arbeit. Minimal invasive oder endoskopische Methoden der Leistenhernienchirurgie betreiben wir ambulant und stationär seit mehr als 20 Jahren. Welche der verschiedenen Methoden sich im Einzelfall am besten eignet, entscheiden wir gemeinsam mit dem Patienten. Im Rahmen der Untersuchung, ob ein beidseitiger oder einseitiger Leistenbruch vorliegt, müssen auch Fragen zu Voroperationen am Bauch und Begleiterkrankungen geklärt werden.
Bis auf wenige Ausnahmen findet die operative Versorgung von Hernien in Vollnarkose statt.
Medizinischer Hintergrund
Die Leistenregion ist eine natürliche Schwachstelle der Bauchwand. Hier verläuft der Leistenkanal, den man sich als eine Art Tunnel vorstellen kann, durch den beim Mann die Samenstranggebilde (quasi die Versorgungsleitungen des Hodens), bei Frauen das sog. Mutterband verlaufen. Den Eingang des Tunnels nennt man inneren, den Ausgang äußeren Leistenring. Hier liegen sog. Bruchpforten, durch die Teile des Darmes oder andere Bauchorgane durch die Bauchwand bis unter die Haut hervortreten können. Lassen sich die Organteile nicht mehr in den Bauch zurückdrücken, d.h. wird der Bruchinhalt in der Bruchpforte eingeengt und verursacht starke Schmerzen, spricht man von einer Einklemmung des Bruches. Dabei liegt häufig ein lebensbedrohlicher Zustand vor, der umgehend eine Operation erfordert.
Als Hernie oder Eingeweidebruch bezeichnet man eine Ausstülpung des Bauchfelles durch Schwachstellen oder Defekte in der Bauchwand. Sie können unterschiedlich groß sein, von der kaum sicht- oder tastbaren Vorwölbung bis zu monströsen Ausmaßen. Je nach Lokalisation sprechen wir von Leistenhernien, Schenkelhernien oder im Bereich von Narben von Narbenhernien.
Leistenbrüche sind die häufigsten Eingeweide- oder Bauchwandbrüche, sie treten bei Männern häufiger als bei Frauen und praktisch in jedem Alter auf.
Von einem Schenkelbruch spricht man, wenn die Bruchvorwölbung tief in der Leiste nahe des Oberschenkelansatzes tast- oder sichtbar wird. Die Bruchpforte ist hier die Durchtrittsstelle der großen Blutgefäße des Beines. Die operative Versorgung ist ähnlich wie beim Leistenbruch.
Narbenhernien entstehen, wenn sich in der tragenden Schicht (Fascie) unter einer Hautnarbe Lücken bilden, durch die Eingeweide bis unter die Haut austreten können.
Darüber hinaus finden wir Brüche in der Mittellinie des Oberbauches, sog. epigastrische oder vom Nabelbereich ausgehend umbilicale und paraumbilicale Hernien.Daneben gibt es eine Reihe sehr seltener Bauchwandhernien wie zum Beispiel die Spieghel-Hernie.
Hernien heilen nicht von selbst, sondern sie vergrößern sich mit der Zeit. Sie müssen deshalb durch eine Operation verschlossen werden.
Operative Versorgung
Die Bruchpforte lässt sich durch Naht, durch ein planes Netz und/oder einen sogenannten plug verschließen. Ein stabiler aber spannungsloser Verschluss wird angestrebt und ist nach unseren Erfahrungen mit einem Netzimplantat am besten zu erreichen. Die Implantate sind aus nicht resorbierbaren Kunststofffäden gefertigt und verbleiben im Körper.
Grundsätzlich stehen zur operativen Versorgung des Leisten -und Schenkelbruchs zahlreiche herkömmliche (offene) und zwei unterschiedliche endoskopische (minimal-invasive) Verfahren zur Verfügung:
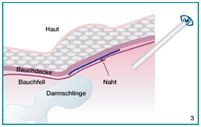
Bei den offenen Verfahren wird über einen Schnitt in der Leiste der Leistenkanal eröffnet, der dort befindliche Bruchinhalt durch den erweiterten inneren Leistenring in den Bauchraum zurück verlagert und der Eingang in den Leistenkanal durch Naht oder ein Implantat so eingeengt, dass ein erneutes Eindringen von Bauchinhalt nicht mehr möglich ist. Außerdem kann die geschwächte Wand des Leistenkanals ebenfalls durch ein Implantat oder entsprechende Nahttechnik verstärkt werden.
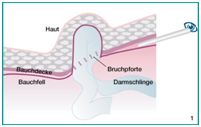
Bei den laparoskopischen oder minimal-invasiven Verfahren gibt es einmal das "klassische" laparoskopische Verfahren, bei dem im Rahmen einer Bauchspiegelung vom Bauchraum aus die Schwachstelle in der Bauchwand aufgesucht, das Bauchfell (die "Tapete" der Bauchhöhle) abgelöst, die Bruchpforte, in der Regel durch ein Kunststoffnetz, verschlossen und das Bauchfell wieder vernäht wird.
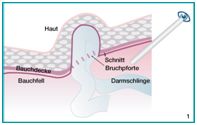
Trans-Peritoneale- oder TAAP-Methode
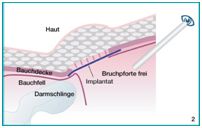
Zum anderen gibt es das sogenannte extraperitoneale Verfahren, bei dem über ein spezielles Instrument, das Bauchwand und Bauchfell stellenweise voneinander trennt, ein künstlicher Raum zwischen Bauchfell und Bauchwand geschaffen und mit CO2-Gas aufgefüllt wird. In diesem künstlich geschaffenen Raum wird nun wie bei der oben beschriebenen Laparoskopie endoskopisch die Bruchpforte aufgesucht und durch ein Kunststoffnetz verschlossen.Nach Entfernung des CO2-Gases kollabiert dieser Raum, die Bauchschichten liegen wieder einander an, und das zum Verschluss der Bruchlücke eingebrachte Implantat verwächst mit der Bauchwand und führt so zum dauerhaften Verschluss der Bruchlücke.
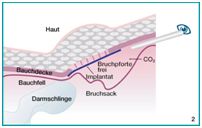
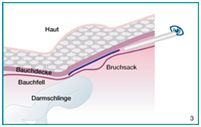
Total-Extra-Peritonealen-Methode (TEP)
Welche der aufgeführten Methoden sich für einen Patienten am besten eignet entscheiden Operateur und Patient gemeinsam, wobei den bereits oben genannten Umständen Rechnung getragen werden muss.
Die endoskopischen Leistenbruchoperationen können nur in Vollnarkose, die offenen Verfahren in speziellen Fällen auch in lokaler Betäubung durchgeführt werden. Dabei wird der Patient in Anwesenheit eines Anästhesisten, der in Narkosebereitschaft ist, operiert.
Eventuelle Kosten der Versorgung
Die Kosten einer ambulanten Leistenbruchoperation werden üblicherweise von den gesetzlichen und privaten Krankenversicherungen übernommen. Bei der extraperitonealen, endoskopischen Versorgung von Leistenbrüchen verwenden wir aus hygienischen Gründen Einmalmaterial, das nur für den jeweiligen Patienten gebraucht und nach Gebrauch entsorgt wird. Lediglich die Allgemeinen Ortskrankenkassen (AOK) übernehmen die Kosten für das benötigte Einmalmaterial. Alle anderen Patienten, die eine solche Versorgung ambulant wünschen, erhalten einen Kostenvoranschlag für ihre Krankenkasse, die die Übernahme der Kosten rechtsverbindlich bestätigt. Lehnt die Krankenkasse die Übernahme der Kosten für das Einmalmaterial ab, kann der Patient die Kosten selbst übernehmen oder sich der offenen Operation unterziehen.
Auf Wunsch verwenden wir auch Implantate, die aus tierischem Bindegewebe bestehen, das vom Körper nach 3-4 Monaten vollständig abgebaut und durch körpereigenes Bindegewebe ersetzt ist. Auch hier muss die Übernahme der Kosten für das Implantatdurch die jeweilige Krankenkasse vor der Operation gewährleistet sein.
Patienten, die eine Verwendung biologischer Implantate wünschen, erhalten deshalb einen Kostenvoranschlag für ihre Krankenkasse, in dem die Krankenkasse die Übernahme der Kosten rechtsverbindlich erklärt. Lehnt die Krankenkasse den Kostenvoranschlag für das biologische Implantat ab, so kann der Patient die Kosten selbst tragen, oder einKunststoffimplantat wählen.
Die Entfernung der Gallenblase
Eine mit Steinen gefüllte Gallenblase kann jahrelang ohne Beschwerden bestehen. Sie kann aber auch zum Ausgangspunkt schwerer Erkrankungen werden und sollte deshalb, sobald sie Beschwerden verursacht, entfernt werden.
Die laparoskopische Entfernung der Gallenblase hat sich seit Beginn der 90er Jahre als Standardverfahren durchgesetzt.Wir führen diese Operation seit 1992 regelmäßig, in aller Regel unter stationären Bedingungen, durch.
Chirurgische Behandlung der Steißbeinfistel (Sinus pilonidalis)
zur Behandlung der Steißbeinfistel stehen von kleinen Eingriffen in Lokalanästhesie (so genanntes pitpicking) über die Ausschneidung des infizierten Bezirkes und anschließender offener Wundbehandlung bis über die plastische Deckung bei ausgedehnten Entzündungen zahlreiche Verfahren zur Verfügung. Auch hier ist wird die Wahl des Verfahrensabhängig vom Befund mit dem Patienten besprochen.
Fußchirurgie
Die chirurgische Praxis Wegener ist seit 2007 zertifiziert durch die Gesellschaft für Fuß- und Sprunggelenkschirurgie. Eine spezielle Fußsprechstunde hat sich etabliert. Angeboten werden Operationen zur Korrektur der Zehen und des Vorfußes in ambulanter oder stationärer Durchführung. Ausschließlich stationär werden Eingriffe bei komplexeren erworbenen oder angeborenen Deformitäten am Fuß des Erwachsenen durchgeführt.
Hallux valgus und andere Vorfußverformungen
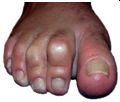
Der Begriff "Hallux valgus" kennzeichnet eine Deformität oder Verformung des Vorfußes, nämlich das Abweichen der Großzehe nach außen. Frauen sind davon häufiger betroffen als Männer. Zahlreiche Ursachen kommen dafür infrage, vom falschen Schuhwerk bis zur familiären Veranlagung.
Die "Hallux valgus- Deformität" tritt in unterschiedlichen Schweregraden, häufig mit anderen Deformitäten des Vor-, Mittel- und Rückfußes auf. Sie kann mit einer Hammerzehendeformi¬tät der Kleinzehen, mit einem Spreizfuß oder einem Plattfuß bis hin zur Fehlstellung des Rückfußes vorkommen. Konservative Maßnahmen (Einlagenversorgung, Bandagen und Schienenverbände) können vorübergehend die Beschwerden lindern.Ohne operative Versorgung kann das Fortschreiten der Fehlstellung mit zunehmenden, schmerzhaften Beschwerden in der Regel nicht aufgehalten werden.
Ein operativer Eingriff zur Korrektur der Fehlstellung ist angezeigt bei zunehmenden Schmerzen des Vor- oder Mittelfußes unter konservativen Maßnahmen, einem Fortschreiten der Deformität oder ständigen schmerzhaften Entzündungen über dem "Großzehenballen".
Wegen der häufigen „Begleitdeformitäten“ einer Hallux valgus-Fehlstellung kommen zahlreiche unterschiedliche Operationsmethoden zur Anwendung. Sie unterscheiden sich teilweise erheblich im zeitlichen und materiellen Aufwand sowie im Schwierigkeitsgrad. Das Verfahren, das mit dem kleinsten operativen Aufwand ein ungestörtes, schmerzfreies Gehen bei einem optisch ansprechenden Ergebnis verspricht, wird in einem ausführlichen Gespräch mit dem Patienten ermittelt. Dabei werden die Beschwerden, das Ausmaß der Fehlstellung, das Ergebnis der Röntgenuntersuchung, die Nachbehandlungsdauer und das Alter des Patienten berücksichtigt.
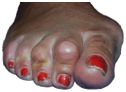
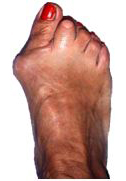
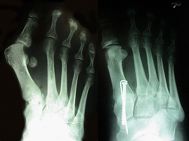
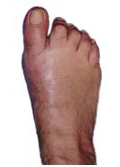
Beispiel einer Hallux valgus-Korrekturoperation vor (links) und nach dem operativen Eingriff (rechts)
Beispiel einer Hallux valgus-Korrekturoperation vor (oben) und nach dem operativen Eingriff (unten)
Der "Hallux rigidus" oder "Hallux limitus" ist die schmerzhafte zunehmende Steifigkeit der Großzehe in ihrem Grundgelenk, hervorgerufen durch eine Arthrose. Hier können abhängig vom Ausmaß der Arthrose gelenkerhaltende Eingriffe (ähnlich einer "Hallux valgus"-Korrektur) oder die Gelenkversteifung die Beschwerden beseitigen, so dass ein ungestörtes, schmerzfreies Gehen möglich wird.
Bei Hammer- und Krallenzehen, die ebenfalls sehr häufig bei Erwachsenen als Deformitäten des Vorfußes auftreten, werden Versteifungen der betroffenen Kleinzehengelenke in anatomisch korrekte Stellung, wenn erforderlich, zusammen mit Eingriffen am Sehnenapparat der Zehen, durchgeführt.Die notwendige Einlagenversorgung wird nach der Operation regelhaft eingeleitet.
Ausgeprägte Deformitäten wie ein Hohl- oder Plattfuß können beim Erwachsenen auf Dauer zu erhöhtem Verschleiß der Mittel- und Rückfußgelenke führen. Dabei zeigen sich im Röntgenbild arthrotische Veränderungen der Gelenke, oft verbunden mit Zeichen der Überlastung wie Schwellung und Schmerzen an Bändern und Sehnen des Fußes. Auch in diesen Fällen kann nach Ausschöpfen der konservativen Möglichkeiten eine operative Korrektur zu einem deutlichen Rückgang der Beschwerden und zu einer Verbesserung des Gangbildes führen.
Arthroskopie des Kniegelenkes
Die Arthroskopie ist ein für den Patienten schonendes Verfahren, Veränderungen in einem Gelenk zu erkennen und zu therapieren, die durch Verletzungen oder Verschleiß/Alterung verursacht wurden, ohne dass eine Öffnung des Gelenkes über einen größeren Schnitt erfolgen muss.
In der chirurgischen Praxis Wegener werden die Arthroskopie des Kniegelenkes seit 1992 und die des Sprunggelenkes seit 2000 als ambulante oder stationäre Operationen durchgeführt. Wir verfügen damit über mehr als 2 Jahrzehnte Erfahrung in der arthroskopischen Chirurgie, von der unserer Patienten profitieren.
An arthroskopischen Operationen führen wir durch:
- - Entfernung freier Gelenkkörper, das sind zum Beispiel Knorpel- oder Meniskusstückchen, die im Gelenk frei herumschwimmen und durch Einklemmung Schmerzen, Bewegungs-einschränkungen und/oder Schwellungen verursachen können.
- - Diagnostik und Entfernung von Veränderungen der Gelenkinnenhaut, wie zum Beispiel Vernarbungen, umschriebene Entzündungen oder Geschwulste, die die Kniegelenkmechanik stören.
- - Teilweise Entfernung oder, in weniger häufigen Fällen, auch die Naht des Meniskus nach Verletzungen oder Rissen
- - Bei umschriebenen Knorpelschäden, wie Ablösungen von Knorpelteilen oder Defekten der Knorpeloberfläche, Glättung von Unebenheiten und Knochenvorsprüngen, soweit sie die Funktion des Kniegelenkes einschränken oder Beschwerden verursachen.
- - In Einzelfällen können bei Defekten der Knorpeloberfläche knorpelstimulierende Verfahren, wie zum Beispiel das „Chondro-pick“ oder die Abrasionchondroplastik durchgeführt werden.
Chirurgie des Sprunggelenks
Am Sprunggelenk haben sich arthroskopische Eingriffe seit gut 2 Jahrzehnten etabliert. Auch hier können, wie im Kniegelenk, Verletzung oder verschleißbedingte Erkrankungen behandelt werden, wie zum Beispiel freie Gelenkkörper, Erkrankungen der Gelenkinnenhaut und des Knorpels. Wir wenden knorpelstimulierende Verfahren zur Behandlung von Knorpeldefekten an.Bei schweren arthrotischen Veränderungen des Sprunggelenks mit ständigen starken Schmerzen hat sich die Versorgung mit einer Endoprothese bewährt.
Zunehmend werden auch im Rückfußbereich offene durch endoskopische OP- Verfahren ersetzt. Wir führen arthroskopische Eingriffe am Sprunggelenk und endoskopische Eingriffe an der Achillessehne und am Fersenbein durch. Die Eingriffe am Fersenbein und der Achillessehne, wie zum Beispiel die Entfernung einer "Haglund Exostose", zeichnen sich nach unserer Erfahrung im Vergleich zu den offenen Verfahren durch deutlich verminderte postoperative Schmerzen, einen kürzeren Heilverlauf und damit eine frühere Belastbarkeit des operierten Fußes aus.
Behandlung der ausgeprägten Arthrose am Kniegelenk und an den Fußgelenken
Bei der Arthrosetherapie stehen zunächst konservative Maßnahmen, wie Hyaluronsäure-Injektionen, medikamentöse Schmerztherapie und bei Übergewicht eine Gewichtsabnahme im Vordergrund.
Die Hyaluronsäure, eine Substanz, die in verschiedenen Organen nachweisbar ist und dort wichtige Aufgaben erfüllt, ist als Bestandteil der Gelenkflüssigkeit wesentlich für die ungestörte Funktion eines Gelenkes verantwortlich. Sie schützt durch ihre Viskosität (Zähflüssigkeit) den Knorpel vor Abrieb, fängt Stoßbelastungen auf und sorgt für die Ernährung des Knorpels durch Nährstoffe. Bei Verschleißerscheinungen des Gelenkknorpels ist die Gelenkflüssigkeit durch Knorpelabrieb und seine Zerfallsprodukte verunreinigt, es kommt zur schmerzhaften Anschwellung, zu Reizzuständen und Entzündungen. In diesen Fällen sorgt die Injektion von Hyaluronsäure direkt in das Gelenk (nach Punktion des schmerzhaften Gelenkergusses) durch Minderung des Knorpelabriebs, die Reduktion der entzündungsfördernden Abbauprodukte und die verbesserte Gleitfähigkeit der korrespondierenden Gelenkflächen für die Linderung der Beschwerden. So können gerade bei beginnenden, aber schmerzhaften arthrotischen Veränderungen der Gelenke Schmerzen gelindert und das Fortschreiten der Erkrankung verzögert werden. Allerdings müssen mechanische Hindernisse wie umschriebene Knorpelablösungen, freie Gelenkkörper oder eingeklemmte Meniskusanteile zuvor ausgeschlossen und/oder entsprechend behandelt worden sein.
Die Therapie mit Hyaluronsäure ist eine vergleichsweise nebenwirkungsarme Therapie der Arthrose und wird sowohl bei großen Gelenken: Knie, Ellenbogen-, Sprung- und Schultergelenk sowie bei Gelenken der Hand und der Facettengelenke angewendet.
Daneben sollten die Risikofaktoren einer Arthrose wie Bewegungsmangel, Übergewicht, angeborene oder erworbene Fehlstellungen berücksichtigt und -soweit möglich-therapiert werden.
Die Therapie mit Hyaluronsäure wird von den gesetzlichen Krankenkassen zur zeit nicht übernommen. Ihre Nützlichkeit ist aber in zahlreichen Arbeiten insbesondere in der Sportmedizin gut dokumentiert.
Ist die Zerstörung der Gelenkflächen weit fortgeschritten und leiden die Patienten unter starken Schmerzen und der Einschränkung ihrer Mobilität bieten wir zur Beseitigung der Schmerzen und zur Wiederherstellung ihrer Mobilität den sogenannten Oberflächenersatz, eine Form der endoprotheischen Versorgung des betroffenen Gelenks an:
am Kniegelenk:
In seltenen Fällen wird bei arthrotischen Veränderungen, die ausschließlich die Kniescheibe und ihrer Gleitfläche an der Oberschenkelrolle betreffen, eine Teilprothese des so genannten femuro-patellaren Gleitlagers erforderlich sein.

- - Teil-(Schlitten-) Prothese, auch als unicondyläre Prothese bezeichnet.

- - Totalendoprothese (TEP), auch als bicondyläre Prothese bezeichnet bei ausgedehnteren Schäden des Kniegelenkes.
am Sprunggelenk:
Bei schweren arthrotischen Veränderungen des Sprunggelenks mit ständigen starken Schmerzen hat sich die Versorgung mit einer Endoprothese bewährt.
Thomas Wegener
Praxis Dr. Ewers
Geleitsstr. 61
63067 Offenbach
Telefon: 0 69 88 57 70
Telefax: 0 69 98 19 28 38
E-Mail: micwegener@t-online.de
